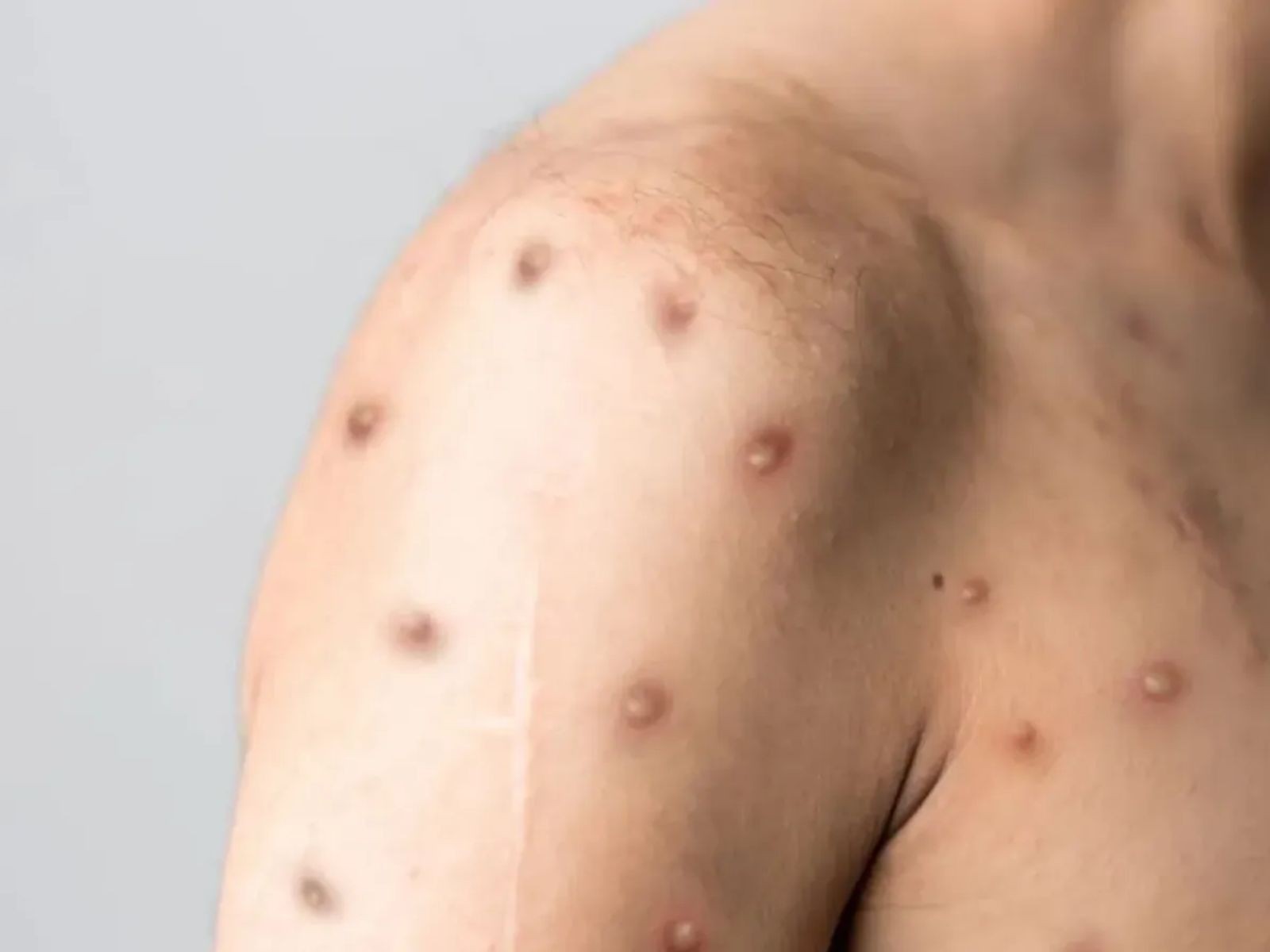
O alarme global soou, e o alerta é sério: o cenário da mpox, outrora motivo de preocupação controlada, acaba de se tornar exponencialmente mais complexo e perigoso. Em fevereiro de 2026, a comunidade científica foi confrontada com uma dupla devastadora de notícias que reposicionam a doença infecciosa viral, causada por um vírus da mesma família da varíola humana, de um problema de saúde pública para uma ameaça em evolução que exige atenção imediata e respostas robustas. Primeiro, a Organização Mundial da Saúde (OMS) confirmou a detecção de um vírus recombinante inédito, uma nova cepa que desafia os testes laboratoriais convencionais e cuja capacidade de propagação e virulência ainda são incógnitas assustadoras. Simultaneamente, o principal antiviral em uso, o tecovirimat, tido como uma das poucas esperanças terapêuticas, teve sua eficácia questionada por um estudo clínico de peso, revelando que não é a bala de prata que muitos esperavam. Este é um golpe duplo que fragiliza as defesas globais e, por extensão, as estratégias de combate no Brasil, exigindo que autoridades, profissionais de saúde e a população estejam não apenas informados, mas em estado de vigilância máxima. O que parecia um surto sob controle, agora se transforma em um desafio renovado, com implicações profundas para a saúde de todos.
Contexto Urgente: A Fusão Viral e o Revés Terapêutico
A urgência da situação mpox não pode ser subestimada, e o motivo reside em dois desenvolvimentos críticos que se manifestaram quase que em sincronia. O primeiro é de natureza virológica: a emergência de uma cepa recombinante, um novo arranjo genético do vírus mpox. Esta não é uma mutação comum; é uma fusão sem precedentes de duas linhagens genéticas já conhecidas – o clado Ib, historicamente associado a surtos mais graves na África Central, e o clado IIb, que esteve por trás do surto global de 2022, de menor letalidade. Para entender a gravidade, imagine um vírus que combina características de agressividade de uma linhagem com a capacidade de disseminação de outra. A OMS já alertou que esta cepa, identificada no Reino Unido e na Índia com históricos de viagens internacionais que cruzam múltiplos continentes, provavelmente já está mais disseminada do que se pensa, escapando da detecção dos testes PCR convencionais. Isso significa que estamos lidando com um inimigo que se esconde à vista de todos, dificultando a vigilância e a contenção. A capacidade de caracterização dos clados por testes de PCR, crucial para mapear a doença, falhou nesses casos, exigindo o sequenciamento genômico completo – uma ferramenta mais complexa e menos acessível em muitos lugares – para identificar a verdadeira natureza da ameaça.
O segundo ponto de virada veio do campo terapêutico, com a publicação de um estudo clínico devastador para as esperanças de tratamento. O tecovirimat, o principal antiviral utilizado contra a varíola e outros Orthopoxvirus, vinha sendo empregado de forma “empírica”, ou seja, baseado em observações e não em evidências robustas de eficácia em humanos, especialmente em casos graves ou em pacientes de alto risco. No entanto, o ensaio clínico STOMP, publicado no prestigiado New England Journal of Medicine, jogou um balde de água fria nessa aposta. O estudo, que envolveu 344 adultos imunocompetentes com mpox confirmada do clado II, demonstrou que o tecovirimat não foi superior ao placebo em reduzir o tempo de resolução das lesões, aliviar a dor ou acelerar a eliminação do vírus. Em termos práticos, 83% dos pacientes tratados e 84% do grupo placebo tiveram resolução clínica, uma diferença insignificante. A dor e a carga viral também não apresentaram melhorias significativas. Este resultado, somado ao estudo PALM007 na República Democrática do Congo, que chegou a conclusões similares para o clado I, desmantela a justificativa para o uso rotineiro do medicamento em adultos imunocompetentes. De repente, uma das poucas ferramentas terapêricas que tínhamos perde sua credibilidade, deixando um vácuo preocupante, especialmente para os mais vulneráveis.
Recomendacao do Editor
Termômetro Digital Infravermelho
Monitore sua saúde e a de sua família com precisão e rapidez.
Impacto Devastador: O Que Essa Dupla Crise Significa para o Brasil e o Mundo
A conjunção de uma nova cepa recombinante, mais difícil de detectar e potencialmente mais perigosa, com a falha de um tratamento chave, cria um cenário de alto risco que reverbera globalmente, mas com implicações específicas e alarmantes para o Brasil. A principal preocupação com a cepa recombinante é sua “personalidade” dividida. O clado IIb, que causou o surto de 2022, teve uma letalidade inferior a 0,1% em países de alta renda. Em contraste, o clado Ib, predominante na África Central, é associado a quadros mais graves, com letalidade estimada entre 3% e 5% nos casos suspeitos e podendo chegar a 11% entre crianças e pessoas imunocomprometidas. A nova cepa, sendo uma fusão de ambos, levanta a temível possibilidade de um vírus com a virulência do clado Ib e a capacidade de disseminação do clado IIb, ou talvez até características totalmente novas e imprevisíveis. E o pior: nossos sistemas de vigilância convencionais podem não estar preparados para identificá-la. A detecção inicial nos casos do Reino Unido e da Índia foi feita apenas por sequenciamento genômico, uma tecnologia avançada e de custo elevado, não rotineiramente disponível em todos os lugares, especialmente em regiões com infraestrutura de saúde mais limitada. Isso significa que o vírus pode estar se espalhando silenciosamente, sem que saibamos a real dimensão da ameaça.
Para o Brasil, essa realidade é ainda mais sombria. Embora não tenhamos registrado óbitos por mpox em 2024 e 2025, a confirmação do clado Ib em São Paulo, em março de 2025, já havia alterado o panorama de risco no país. Saímos de lidar apenas com a variante menos letal para conviver com a possibilidade de circulação de uma forma associada a desfechos mais graves. Agora, com um vírus recombinante que pode herdar o pior dos dois mundos, a situação se agrava exponencialmente. A falha do tecovirimat, por sua vez, abre uma lacuna terapêutica imensa. Embora o estudo STOMP tenha focado em adultos imunocompetentes com doença leve a moderada, a principal lacuna de tratamento continua justamente para quem mais precisa: imunocomprometidos, gestantes e crianças. Esses grupos, que já são mais vulneráveis a complicações graves da mpox e que representam uma parte significativa dos casos fatais na África, ficam agora sem uma alternativa terapêutica comprovadamente eficaz. O medicamento era, até então, uma das poucas linhas de defesa para esses pacientes. Sem ele, a gestão clínica de casos graves torna-se um desafio ainda maior, elevando o risco de hospitalizações prolongadas, sequelas e, tragicamente, mortes. O país se vê, portanto, com uma vigilância subdimensionada para o novo inimigo e sem uma ferramenta eficaz para tratar os mais frágeis.
O Que Vem por Aí: Readequação Urgente de Estratégias e Medidas
Diante dessa escalada de desafios, o que precisa acontecer agora é um imperativo, não uma opção. A complacência não é mais uma alternativa. A primeira e mais crítica medida é a revisão e expansão da vigilância epidemiológica. Os testes de PCR convencionais, que não conseguem identificar as cepas recombinantes, precisam ser complementados – e, em muitos casos, substituídos – pelo sequenciamento genômico de forma sistemática. Isso exige investimento em tecnologia, capacitação de pessoal e fortalecimento das redes de laboratórios. O Brasil, com sua vasta extensão e diversidade regional, precisa garantir que essa capacidade esteja distribuída e acessível, para que a circulação de novas variantes não passe despercebida. A detecção precoce e precisa é a chave para qualquer estratégia de contenção.
Em segundo lugar, os protocolos clínicos de assistência precisam ser atualizados de imediato. A ausência de eficácia do tecovirimat para uso rotineiro em pacientes imunocompetentes significa que os médicos precisam de novas diretrizes claras. É fundamental que as autoridades de saúde trabalhem em conjunto com especialistas para desenvolver e disseminar rapidamente protocolos que orientem o manejo de casos, especialmente para os grupos de maior risco – imunocomprometidos, gestantes e crianças – que foram excluídos dos estudos e para os quais a lacuna terapêutica é mais alarmante. Isso inclui a busca urgente por novas opções de tratamento ou a reavaliação de terapias existentes com base em novas evidências e estudos focados nesses grupos. A comunidade científica global deve priorizar ensaios clínicos robustos para preencher essa lacuna, testando novos antivirais ou combinando abordagens terapêuticas.
Paralelamente, a prevenção precisa ganhar uma nova urgência e escala. A vacinação, que é a principal forma de proteção disponível, não pode esperar um novo surto massivo para ser intensificada. No Brasil, o imunizante Jynneos (MVA-BN), com eficácia comprovada entre 70% e 85% para casos sintomáticos, é ofertado pelo SUS para grupos prioritários, como homens que fazem sexo com homens com múltiplos parceiros, profissionais do sexo, pessoas vivendo com HIV e trabalhadores da saúde. É crucial que a cobertura vacinal nesses grupos seja ampliada agressivamente, removendo barreiras de acesso e desinformação. Campanhas de conscientização e busca ativa por esses indivíduos são essenciais. Além disso, a OMS e os governos devem acelerar o desenvolvimento de novas vacinas, como a promissora vacina de mRNA da Moderna, para garantir um arsenal mais robusto no futuro. A janela para agir é agora, antes que a nova cepa se estabeleça de forma irreversível e se torne um problema ainda maior.
Vigilância e Ação: A Chave para Conter a Próxima Ameaça da Mpox
O cenário da mpox está em constante mutação, e os recentes desenvolvimentos exigem uma reavaliação drástica de nossa abordagem. Não podemos mais nos dar ao luxo da complacência. A emergência de uma cepa recombinante que evade testes convencionais e a comprovação da ineficácia de nosso principal antiviral são um alerta gritante de que a luta contra o vírus mpox está longe de terminar, e, na verdade, pode estar apenas começando sua fase mais desafiadora. A saúde pública brasileira e global depende de uma resposta coordenada, rápida e multifacetada. Isso implica um compromisso inabalável com o sequenciamento genômico como ferramenta de vigilância, a redefinição urgente de protocolos clínicos para proteger os mais vulneráveis e uma campanha de vacinação em massa para os grupos de risco que não pode esperar.
A responsabilidade, contudo, não recai apenas sobre as autoridades. Cada cidadão tem um papel fundamental. Fique atento aos sintomas da mpox: febre, dor de cabeça, dores musculares, gânglios inchados e, principalmente, lesões na pele. Em caso de qualquer suspeita, procure imediatamente a unidade básica de saúde mais próxima. Evitar contato direto com lesões de pessoas infectadas e praticar a higiene das mãos são medidas básicas, mas essenciais. A informação é a primeira linha de defesa. Precisamos estar cientes dos riscos, das formas de prevenção e das novas diretrizes. O MundoManchete continuará a acompanhar de perto essa evolução, trazendo as informações mais recentes e as análises mais aprofundadas. O futuro da mpox é incerto, mas nossa capacidade de resposta pode e deve ser decisiva. A hora de agir é agora, com inteligência, rapidez e solidariedade, para proteger a saúde de todos.
Fonte: Ir para Fonte
Publicação original atualizada via MundoManchete Audit.